Este artículo se publicó hace 15 años.
Neuronas nuevas para combatir el párkinson
Científicos de EEUU reprograman células de piel de pacientes para producir tejido cerebral en cultivo, un avance prometedor para investigación y terapia
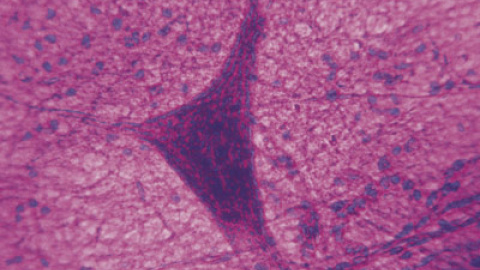
Algún día quizá se extraigan células de biopsias de piel de enfermos de párkinson, se reprogramen en cultivo para convertirlas en células madre y se induzca su conversión en neuronas productoras dedopamina las que degeneran en el párkinson para trasplantarlas después al cerebro de los pacientes.
Nadie puede asegurar que esta sea en el futuro la descripción de una terapia que devuelva la esperanza a los miles de afectados por esta enfermedad neurodegenerativa, incapacitante y destructora. Pero dado que hoy el párkinson es incurable, cualquier paso es un avance. Un equipo de científicos del Instituto Whitehead de Investigación Biomédica de Massachusetts (EEUU) está más cerca de lograrlo: todos los hitos del proceso, salvo el último, se han superado ya en fase experimental.
Consiste en recoger células de un paciente e introducir en ellas cuatro genes reprogramadores para borrar su memoriaEl director del equipo, el alemán Rudolf Jaenisch, fue pionero en la reprogramación de células somáticas, la llamada vía adulta de obtención de células madre. Consiste en recoger células de un paciente e introducir en ellas cuatro genes reprogramadores para borrar su memoria y devolverles la capacidad de generar cualquier tejido del organismo, como hacen las células madre embrionarias. Estas células pluripotentes inducidas (iPSC) evitan el polémico uso de embriones y podrían, en teoría, reemplazar órganos dañados con células del propio paciente y evitar así el rechazo asociado a los trasplantes.
Jaenisch ya ha demostrado que, si bien esta línea aún está lejos de llegar a los hospitales, hay fundamento para la esperanza. En diciembre de 2007, demostró que es posible curar un tipo de anemia congénita grave en ratones empleando iPSC. Hace un año, logró aplicar la técnica a un párkinson inducido artificialmente en ratas, mejorando los síntomas en ocho de nueve animales.
Obstáculos hacia la clínica
La terapia regenerativa se enfrenta todavía a un serio obstáculo: el riesgo de que las células derivadas de las iPSC desarrollen tumores, ya que uno de los genes reprogramadores, c-Myc, es canceroso. Además, para introducir estos factores en el núcleo de la célula se emplea un vehículo, normalmente un virus modificado, que se integra en el genoma y puede disparar un proceso tumoral.
El sistema, llamado Cre/lox, es un equivalente molecular de unas tijeras y una línea de puntos portátilEl último trabajo del grupo de Jaenisch, publicado hoy en Cell, intenta salvar este impedimento en la primera aplicación de este principio al párkinson humano. Los investigadores obtuvieron fibroblastos de piel de cinco pacientes y los reprogramaron empleando un vehículo vírico capaz de introducir los factores y eliminarlos una vez que han cumplido su función. El sistema, llamado Cre/lox, es un equivalente molecular de unas tijeras y una línea de puntos portátil que se coloca en el lugar del ADN por donde se desea cortar, borrando todo rastro de los factores reprogramadores una vez generadas las iPSC. Según los científicos, el sistema no sólo es más seguro, sino que produce células más parecidas a las embrionarias que cuando los factores permanecen dentro de la célula.
El Cre/lox es una alternativa a otro sistema llamado transposón piggyBac, que un equipo escocés y otro canadiense publicaron el pasado fin de semana en la edición on-line de Nature. El colaborador de Jaenisch y primer autor del nuevo estudio, Frank Soldner, explica a Público que "estos sistemas se están investigando y aún no tenemos claro cuál será el más adecuado para aplicaciones clínicas", aunque destaca "la eficiencia y simplicidad" del Cre/lox.
Así, los científicos han conseguido cultivos de iPSC específicas de los pacientes, que luego han convertido en neuronas productoras de dopamina. Aunque la posibilidad de trasplante aún es lejana, Soldner señala otro objetivo, la creación de modelos in vitro para estudiar la enfermedad concreta de cada paciente. Para ello, se enfrenta a un problema: "La vida de las neuronas en cultivo es corta (semanas) comparada con la edad de aparición del párkinson (sobre los 50 años)". Para acelerar la neurodegeneración in vitro y conseguir un párkinson rápido en las neuronas cultivadas, Soldner apunta que "será necesario un estímulo externo", como "situar las células en condiciones de estrés oxidativo o en presencia de una neurotoxina".
El riesgo tumoral es intrínseco a las células madreSoldner confía en la superación de las barreras para llevar las iPSC a la terapia: “El riesgo de tumores se podrá resolver en un futuro próximo”. Pero por desgracia, el peligro no reside sólo en los virus y en los genes reprogramadores: “El potencial de desarrollo ilimitado de las células madre también es problemático, ya que puede conducir a la formación de tumores”. Para Soldner, dos avances quedan pendientes: “Estrategias seguras de trasplante” y “cultivos celulares puros” para suprimir las células no diferenciadas residuales que conservan ese potencial.
Comentarios de nuestros suscriptores/as
¿Quieres comentar?Para ver los comentarios de nuestros suscriptores y suscriptoras, primero tienes que iniciar sesión o registrarte.