Opinión
Cinco años después de la pandemia: asignaturas pendientes

Diputado del grupo SUMAR en el Congreso y exdirector general de Salud Pública en Asturias durante la pandemia
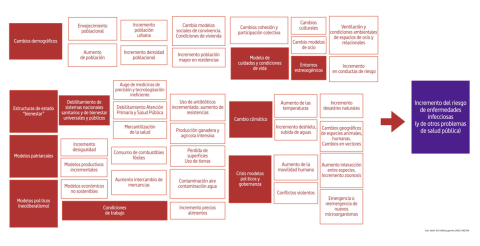
En el año 2022, pocos meses después de haber dejado la Dirección General de Salud Pública en Asturias, me invitaron a ofrecer una conferencia en el congreso internacional de medicina familiar en Ecuador. El tema propuesto era el análisis de riesgo de enfermedades infecciosas a nivel mundial. El esquema sobre el que se realizó la intervención es este que añado a continuación.
Dedíquen, por favor, unos minutos a revisarlo con detenimiento. Sé que la letra es pequeña y hay muchos conceptos, pero dedíquenle, por favor, unos minutos.
La primera conclusión, claro, es que la realidad es compleja. Nos gustaría que todo fuera más sencillo, pero no lo es. La emergencia de un microorganismo, su potencial daño (fallecieron más de 15 millones de personas a nivel mundial entre 2020 y 2021 y tenemos secuelas de COVID persistente en un número indefinido de mujeres y hombres), los mecanismos de protección, prevención, coordinación sociosanitaria o la comunicación de los riesgos y las incertidumbres fueron tremendamente complejos y lo seguirán siendo en la próxima pandemia.
Siendo consciente de que me será imposible desplegar con calma todos los puntos de la imagen, sí me gustaría anotar algunos que considero claves:
1. La necesidad de una salud pública fuerte. Necesitamos urgentemente una Agencia Estatal de Salud Pública fuerte, pero tiene que ser algo más que un centro de vigilancia y control de enfermedades. Debe de ser una Agencia con orientación hacia la promoción de la salud, con un enfoque de determinantes sociales y de equidad y con una vocación de que la salud se construye en los territorios donde vivimos. Por eso, con la misma intensidad que hace falta una agencia estatal, necesitamos estructuras de salud pública fuertes en las comunidades autónomas. Hay comunidades donde la situación de su salud pública es más deficitaria que en el 2019. Les recomendaría que lean este texto para entender la complejidad de la gestión de una pandemia. Necesitamos una Salud Pública con más personal y más presupuesto. Sin dilación.
2. Y necesitamos una salud pública fuerte a nivel mundial. El salto de un virus de una esquina del mundo a otra es fulgurante con la conectividad actual. Miren el esquema de nuevo. Es necesaria una red internacional de salud pública y agencias internacionales como la Organización Mundial de la Salud o el Centro Europeo para el Control de Enfermedades. Estructuras de coordinación global y de toma de decisiones. La emergencia de políticas trumpistas -negacionistas, absurdas, ridículas, sí, pero que ya han ocupado espacios de poder y de gobierno- son también una pandemia política infecciosa, un virus con un riesgo enorme para la salud de las personas.
3. Hay que integrar los cuidados sociosanitarios. La vulnerabilidad de las personas ante una pandemia no solamente estuvo en la necesidad de cuidados específicos hospitalarios (que fueron fundamentales, por supuesto) sino en la importancia de garantizar cuidados sociales en domicilio o en residencias y en la fortaleza de la red de Atención Primaria. Una enfermedad no solamente es compleja porque afecte a dos o más órganos biológicos, es compleja porque afecta a personas que viven en contextos sociales complejos (solas, sin redes de apoyo, con barreras para moverse en la burocracia de las administraciones o viviendo en residencias cuya gestión es mejorable) que hacen más difícil su cuidado. Por eso queremos avanzar en políticas de integración sociosanitaria y en un paraguas de protección social adecuada.
4. Redes comunitarias de cuidados y participación. Las comunidades más saludables son aquellas que tienen un mayor nivel de participación de la comunidad, más espacios de cohesión y relación. Un estudio noruego publicado el año pasado señaló que el aislamiento social se asocia con un mayor riesgo de mortalidad -entre un 15 y un 16 %- tanto en hombres como en mujeres. Las comunidades más cohesionadas también han tenido una repuesta más eficaz en la pandemia.
Finalmente hay dos líneas que me gustaría destacar y que surgen de forma específica tras la COVID-19. La primera tiene que ver con la protección de espacios interiores. Algunas comunidades autónomas logramos establecer cierta regulación normativa sobre la ventilación de interiores con un compromiso importante desde muchos sectores (educación, centros sociales, hostelería…). Pasada la pandemia, sus picos y sus titulares esto se olvidó y se dejó morir. La mejor forma de proteger la salud colectiva es favorecer espacios saludables donde no enfermemos. Hace no tanto tiempo sonaba extraño que pudiéramos tener lavabos con agua corriente en ciertos edificios. Es el momento de la ventilación de interiores. Es necesario avanzar en normativa que favorezcan una adecuada, eficiente y cómoda ventilación en interiores: para la protección frente a enfermedades y para la protección frente al cambio climático.
La segunda es avanzar en medidas de atención, cuidados, investigación y sensibilización sobre las personas afectadas por la COVID persistente. En el 2024 se aprobó una proposición no de ley que presentamos en la Comisión de Sanidad del Congreso impulsada desde las asociaciones de personas afectadas. Se ha avanzado mucho en el conocimiento de esta enfermedad, pero queda mucho camino por delante (en esta enfermedad y en otras, por supuesto).
Estos deben ser nuestros retos para ese mapa ancho y complejo de futuro: políticas globales e internacionales, escudos de protección social y sanitaria universales con rutas de cuidados específicos adaptados a cada una de las personas y comunidades fuertes, cohesionadas viviendo en territorios y códigos postales saludables.


Comentarios de nuestros socias/os
¿Quieres comentar?Para ver los comentarios de nuestros socias y socios, primero tienes que iniciar sesión o registrarte.