madrid
Actualizado:Con 95 millones de personas infectadas y cerca de 2 millones de fallecidos a nivel global la pandemia de covid-19 está causando estragos. Pese a la alta similitud que tiene con otros virus, las dudas que rodean al coronavirus SARS-CoV-2 han sido constantes, incluidas aquellas sobre su existencia, origen y transmisión.
Laboratorios de todo el mundo están realizando un esfuerzo sin precedentes para contestar los interrogantes a los que nos enfrentamos cuando aparece un virus nuevo. El problema es que, al contrario de lo que ocurre con la información falsa, la ciencia es un proceso lento y metódico que no siempre avanza a la velocidad que nos gustaría. Por suerte el tiempo y la investigación acaban esclareciendo estas dudas mediante datos objetivos y el consenso científico.
Estas son las dudas (y bulos) más comunes que rodean al coronavirus.
El virus no se ha aislado ni purificado
Falso. Uno de los principales argumentos de las personas que niegan la existencia del virus es afirmar que no se ha podido aislar de pacientes. En general argumentan que la partícula viral, o virión, no se puede separar de otras partes de la célula por sus características (densidad, forma o tamaño) y son indistinguibles de ellas.
Es cierto que el tamaño de una partícula viral se asemeja a algunas partículas esféricas de la célula llamadas vesículas. Sin embargo, la principal diferencia es que los viriones son infectivos y se multiplican si se ponen en contacto con células, y las vesículas no. Para profundizar más aquí podemos encontrar una publicación que explica cómo distinguir viriones de coronavirus en células escrito por científicos especializados en microscopía electrónica.
Además, hay otras evidencias abrumadoras de que este nuevo coronavirus ha sido aislado. Estas incluyen:
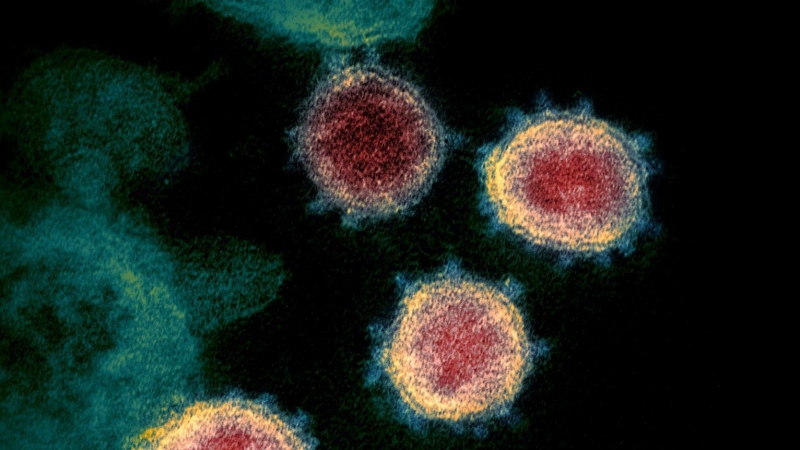
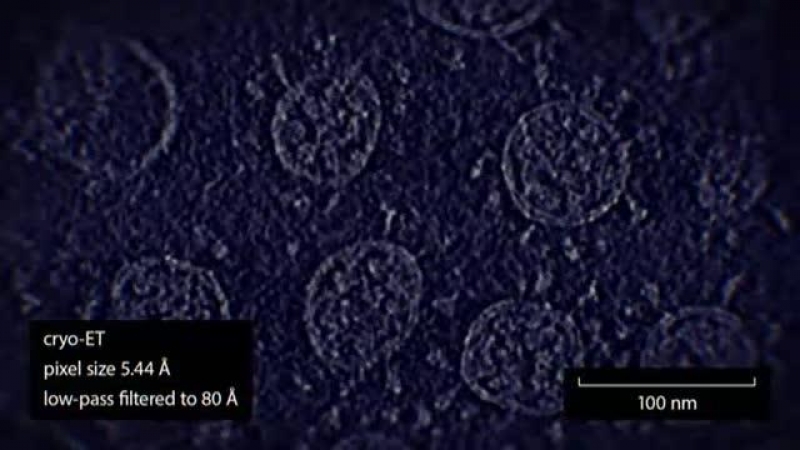
- El virus se ha aislado y purificado a partir de muestras de decenas de miles de pacientes de covid-19 por todo el mundo y se ha publicado en revistas científicas de prestigio. Sin ir más lejos, en el artículo que dio a conocer este virus al mundo en enero de 2020 se detalla cómo se aisló virus de pacientes con neumonía en Wuhan para estudiarlo en cultivos celulares. De hecho, aquí se mostraron por primera vez al mundo fotografías reales del SARS-CoV-2:
- El virus aislado se puede cultivar en el laboratorio, ver cada una de sus proteínas, cuantificar y secuenciar su genoma, usar para infectar cultivos celulares y modelos animales donde se reproduce la enfermedad. Esto es algo imposible de hacer con vesículas.
- Disponemos de clones infectivos del virus. Un clon infectivo es una copia del genoma del virus que usamos en el laboratorio como herramienta que nos permite generar las variantes genéticas del SARS-CoV-2 que queramos estudiar.
- En los laboratorios podemos pedir o comprar cualquiera de las variantes que se ha aislado. Cuando se solicitan, nos envían un pequeño volumen de virus que podemos amplificar para generar más cantidad y poder hacer los experimentos.
En definitiva, nada de esto sería posible si no se hubiera aislado el virus.
El genoma de SARS-CoV-2 es un artefacto informático
Falso. Para clarificar este tema, vamos a explicar brevemente como se lleva a cabo la secuenciación genética de las muestras de pacientes:
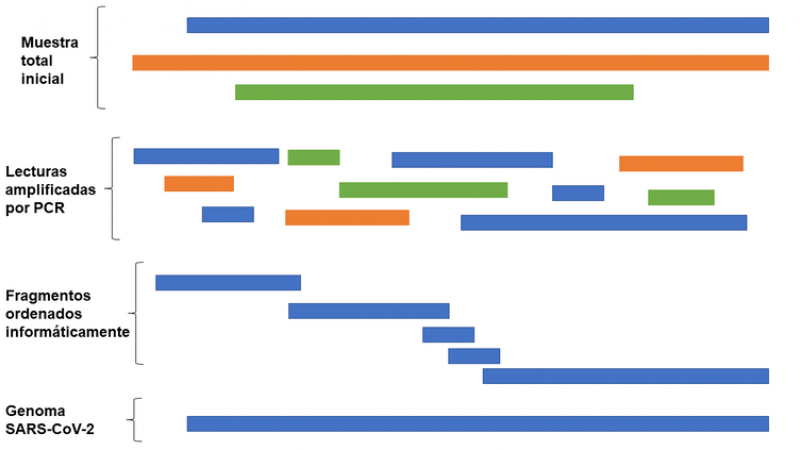
El primer paso es la secuenciación genética de fragmentos pequeños (llamados "lecturas") a partir de las muestras de un paciente. Por limitaciones de la técnica, no se pueden secuenciar en un paso las 30 000 letras de los genomas de coronavirus. Entre cada uno de esos fragmentos pequeños existe cierto solapamiento. Por ejemplo, imaginemos que las secuencias cortas son:
1. Mi hermana se llama Alejandra y tiene
2. Alejandra y tiene 26 años. Le gusta leer
3. años. Le gusta leer libros de fantasía
4. ciencia ficción. Su favorito es El Señor de los anillos.
Finalmente, con esta información necesitamos de un programa informático para poder identificar ese solapamiento y generar el texto completo: Mi hermana se llama Alejandra y tiene 26 años. Le gusta leer libros de fantasía. Su favorito es El Señor de los anillos.
El SARS-CoV-2 no causa la covid-19 porque no cumple los postulados de Koch
Falso. Los postulados de Koch (Henle-Koch) son una serie de principios microbiológicos establecidos por Robert Koch en 1884 para correlacionar la existencia de un microorganismo y una patología. Los estableció en base a una bacteria, Mycobacterium tuberculosis, causante de la tuberculosis. Posteriormente los modificó en 1890. Puedes consultarlos aquí.
Lo primero y más importante, es que los postulados llevan décadas en desuso. ¿La razón más importante? Muchos patógenos no los cumplen, ya que existen portadores asintomáticos, enfermedades de tipo subclínico (hepatitis) y períodos de latencia extremadamente variables (hasta 10 años en el caso del VIH). Además, ningún virus sensu stricto cumplirá jamás los postulados tal como se enunciaron en el siglo XIX porque necesitan células o bacterias para multiplicarse, no pueden hacerlo en un cultivo puro.
Pese a todo, se está poniendo en duda la existencia del SARS-CoV-2 diciendo que la propia Organización Mundial de la Salud y los Centros para el Control de Enfermedades han expresado que el virus no cumple estos postulados. Uno de los argumentos utilizados proviene del artículo donde se identificó el virus en pacientes de neumonías atípicas en Wuhan.
Ciertamente, en él se dice: "Aunque nuestro estudio no cumple con todos los postulados de Koch, nuestros análisis evidencian la implicación del virus en el brote de Wuhan". La razón por la que dijeron esto es porque en ese momento no había dado tiempo a infectar animales de experimentación con el virus aislado para comprobar si desarrollaban la enfermedad. Sin embargo, a día de hoy, son muchos los artículos en los que el virus se ha inoculado en modelos animales y éstos han desarrollado la enfermedad.
En resumen, los postulados de Koch son unos principios que, en el siglo XIX y XX, sirvieron para la identificación de patógenos reconocibles por el paradigma científico de la época. Hoy pedagógicamente tienen un gran valor, pero se ven superados por las técnicas actuales de la biología molecular, la bioquímica y la genética.
El virus se ha creado en un laboratorio
La aparición del SARS-CoV-2 en Wuhan, una ciudad que consta de dos laboratorios donde se trabaja con coronavirus, ha generado controversia sobre el origen natural del virus. Son muchos los bulos que circulan señalando culpables de esta pandemia. Uno de ellos dice que el virus es una fabricación del gobierno chino para usarlo como arma biológica y desestabilizar al resto de economías mundiales.
Sin embargo, hasta el momento la comunidad científica coincide en que el origen más probable del virus es una zoonosis (virus que se transmite naturalmente de los animales a la especie humana y viceversa). De hecho, se conoce que los coronavirus que infectan a humanos suelen provenir de ancestros que se encuentran en murciélagos.
Por otro lado, lo más común es que estas enfermedades virales pasen de murciélagos a humanos a través de un hospedador intermediario. El SARS-CoV-1 en 2002 y el MERS-CoV en 2012 dieron el salto al ser humano desde civetas y dromedarios, respectivamente. En resumen, los coronavirus tienen bastante facilidad para romper la barrera de especie e ir saltando de una a otra. De hecho, el propio SARS-CoV-2 ha pasado del ser humano a visones, gatos, leones y tigres.
Además, confirmando aún más la hipóteis del origen natural del virus, estudios retrospectivos han encontrado coronavirus de murciélagos similares al SARS-CoV-2 en hasta un 96 % de su genoma.
La teoría del origen artificial más conocida fue publicada por la oftalmóloga Li Meng Yan. Es importante remarcar que esto no es una publicación científica real ni ha sido revisada por expertos en el tema. Por el contrario, parece más un artículo de opinión de un blog personal que una publicación científica.
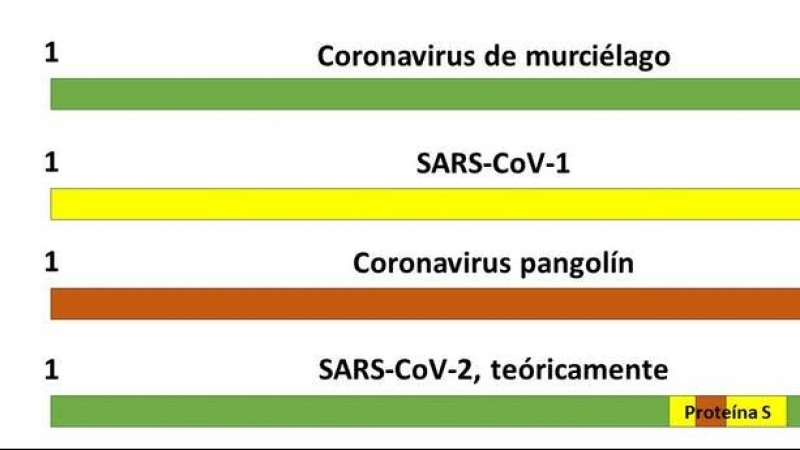
En este artículo la oftalmóloga Li Meng Yan indica que el SARS-CoV-2 se diseñó usando como base el coronavirus de murciélago ZC45, al que se le introdujo la proteína S del SARS-CoV-1, modificada por una secuencia del coronavirus de pangolín (Pangolin-CoV). De acuerdo con esto, una representación de los genomas de estos virus de la primera a la última letra sería:
Sin embargo, esta teoría tiene numerosas lagunas. En realidad, el genoma de SARS-CoV-2 no muestra esos cortes de color tan drásticos como sugiere esta teoría. Más bien, el genoma de SARS-CoV-2 es un mosaico de mutaciones a lo largo y ancho de su secuencia. Haría falta introducir 1.200 mutaciones en el coronavirus de murciélago más similar (RaTG13) o 6.000 mutaciones en el coronavirus humano más parecido (SARS-CoV-1) para obtener el SARS-CoV-2:
El virus ha aparecido porque alguien se comió una sopa de murciélago
Falso. Circula por internet una famosa imagen de una sopa de murciélago que se acompaña con un texto donde se indica que el coronavirus se originó en Wuhan porque la gente allí se come los murciélagos.
Sin embargo, hasta el momento nada parece indiciar que el virus pudiera saltar de un murciélago cocinado a humanos. A día de hoy los científicos creen que existe una especie intermedia que ha hecho posible el salto del virus desde murciélagos a humanos, tal como ocurrió con las civetas en el origen del SARS-CoV-1 o con camellos en el caso del MERS-CoV.
Es un virus modificado a partir del virus del sida
Falso. Se ha especulado con que el genoma del SARS-CoV-2 contiene fragmentos del VIH. Esta afirmación, llevada a cabo por el profesor Luc Montagnier, se basaba en un preprint no revisado por expertos, que ya ha sido retractado, donde se indicaba que la proteína S del coronavirus contiene cuatro fragmentos de la glicoproteína del VIH, concretamente zonas con mucha variabilidad.
El propio Luc Montagnier, después de analizar muchas secuencias, a lo máximo que llegó fue a concluir que, de las 30 000 letras del genoma de SARS-CoV-2 menos de un 2 % muestra un parecido genético a distintos retrovirus. Posteriormente, para determinar si la aparición de estos fragmentos es significativo y no pura coincidencia en un genoma de 30 000 letras, se llevaron acabo múltiples análisis de las secuencias de las distintas variables de VIH y SARS-CoV-2.
En estos estudios se demostró que, aunque existían zonas homólogas con algunos nucleótidos de VIH, éstas quedaban muy por debajo del umbral para considerarse significativas. En resumen, sería como afirmar que el libro "El Quijote" es un libro modificado a partir de "La Odisea" de Homero simplemente porque en ambos aparece la palabra "caballo".
Por otro lado, en este estudio se estudió el origen y las posibles huellas genéticas del coronavirus. De todas las secuencias analizadas se observó que había 100 secuencias con una alta homología correspondiente a nucleótidos de mamíferos, insectos e incluso microorganismos. Esto es debido a que unas regiones hipervariables y de pequeño tamaño pueden presentar homología con decenas de miles de genomas de distinta clase.
Además, los virus con una alta tasa de mutación y en concreto los coronavirus, que tienen un alto potencial zoonótico, incluyen variantes en su genoma, homólogas a los de los hospedadores que pueden albergarlos.
No existen expertos en coronavirus porque apareció hace un año
Falso. Aunque el coronavirus (SARS-CoV-2) causante de la covid-19 es el más famoso no es el primero que conocemos. Hasta el momento hay siete coronavirus descritos que infectan a humanos y los primeros documentos que identifican a estos virus humanos se remontan a los años 60.
De hecho, cuatro de ellos son los responsables de algunos de los resfriados comunes (HCoV-229E, HCoV-OC43, HCoV-NL63 y HCoV-HKU1) y tienen un índice de mortalidad muy bajo. Los otros tres coronavirus humanos son los previamente mencionados: el SARS-CoV-1, MERS-CoV y el actual SARS-CoV-2.
En resumen, los coronavirus son virus que infectan tanto seres humanos como animales salvajes y domésticos y que llevan circulado durante décadas. Por ello, los investigadores los llevamos estudiando desde los años 60, tanto en veterinaria, como en medicina, microbiología y medicina preventiva. Hay grupos de investigación dedicados exclusivamente a ellos y varias tesis doctorales de los autores de este artículo fueron estudios de entre cinco y ocho años sobre coronavirus humanos y animales, su patogenia y el desarrollo de candidatos a vacunas.
Los test PCR como diana para la creación de bulos
Durante la pandemia han circulado numerosos bulos sobre la reacción en cadena de la polimerasa (PCR, por sus siglas en inglés) para la detección del SARS-CoV-2. Se ha llegado a decir que, según declaraciones de Kary Mullis, su creador, la PCR no sería útil para detectar el nuevo coronavirus. También se comenta que no son específicas porque detectan otros coronavirus y el cromosoma 8 humano.
El diagnóstico del SARS-CoV-2 se realiza mediante una variante más novedosa de la PCR tradicional, la PCR cuantitativa, o qPCR, que en este caso sirve para la detección y cuantificación del SARS-CoV-2. Imaginemos que las 30 000 letras del genoma del SARS-CoV-2 puestas en ese orden concreto constituyen una novela. Cada gen sería un capítulo, constituido a su vez por párrafos.
La qPCR utiliza tres componentes principales (dos cebadores y una sonda) que se unen, detectan y amplifican una secuencia específica de los genes del SARS-CoV-2. Para que el diagnóstico sea positivo es imprescindible que los tres componentes juntos reconozcan y se unan a la secuencia del gen del virus. Algunos de los genes que se suelen utilizar para la detección del SARS-CoV-2 son los de la replicasa (RdRp, por sus siglas en inglés), la nucleocápsida (N) y la espícula (S).
1. Es falso que el inventor de la PCR dijera que su método es inútil para detectar coronavirus. Razones de ello son que Kary Mullis murió en 2019 y que las declaraciones de Kary Mullis afirmando que "puedes encontrar casi cualquier cosa en cualquiera" al "poder amplificar una sola molécula hasta algo que se pueda medir" hacen referencia a la PCR tradicional y no a la qPCR. Esta, al contrario que su predecesora, es capaz de cuantificar la cantidad de virus que hay en una muestra, por lo que es útil para el diagnóstico de agentes infecciosos como el SARS-CoV-2.
2. Es falso que la infección por otro coronavirus dé positivo en el diagnóstico PCR del SARS-CoV-2. De la misma forma en que dos novelas con historias distintas no tienen capítulos o párrafos idénticos, diferentes coronavirus tampoco tienen genes idénticos en secuencia. Los componentes principales de la qPCR se han diseñado para que detecten especificamente genes del SARS-CoV-2. Además, se ha comprobado que no son capaces de detectar otros virus como el de la gripe.
3. Es falso que la presencia del cromosoma 8 humano dé falsos positivos. En este bulo se afirma que uno de los cebadores –uno de los componentes principales de la qPCR– comparte secuencia con el cromosoma 8 humano. Aunque esto último sea cierto, para que el diagnóstico por qPCR diera positivo sería esencial que compartieran secuencia con el cromosoma 8 humano los tres componentes principales de la qPCR y no solo uno de ellos.
4. Es falso que la qPCR de positivo para coronavirus en frutas o cabras. Este es un bulo bastante extendido debido a ciertas declaraciones del presidente de Tanzania, John Magufuli, donde rechaza kits de pruebas de coronavirus importados a su país por ser defectuosos. Según él, muestras de cabras y de papayas dieron positivo. Es cierto que se ha descrito que ciertos animales han dado positivo por covid-19, pero esto ocurre porque ciertos animales como visones o gatos pueden infectarse con el coronavirus y por lo tanto las pruebas detectan una infección real. Hasta el momento no sabemos qué tipo de pruebas se realizaron en Tanzania pero la qPCR es tan específica que lo más probable es que se tratara de una contaminación a la hora de manipular las muestras. En otras palabras, falsos positivos.
5. Es falso que la nueva variante procedente de Reino Unido y el norte de Irlanda aumente el número de falsos negativos. Pese a que es verdad que los test de qPCR que detectan la proteína S están dando problemas con la nueva variante, hay que tener en cuenta que el diagnóstico del SARS-CoV-2 se realiza detectando más de un gen. Por tanto, aunque no se detecte el gen de la S con la nueva variante, sí se están detectando otros genes como el de la replicasa y la nucleocápsida.
En resumen, el diagnóstico por qPCR es altamente específico y sensible. Es capaz de detectar cantidades muy pequeñas de virus en un paciente. De hecho, se está debatiendo hasta qué punto los positivos por qPCR implican que la persona tenga una infección activa. Esto se debe a que, por ejemplo, después de superar la enfermedad es posible que fragmentos genéticos del virus sean detectables por esta técnica.
Las mascarillas provocan hipoxia
Falso. El uso de mascarillas es una de las varias medidas preventivas para disminuir la probabilidad de contagio de covid-19 en la población. El uso obligatorio tomado por parte de algunos de los gobiernos a dado pie a que alguna parte de la población manifieste que su uso puede provocar hipoxia.
Sabemos que su uso puede ser incómodo, sobre todo para el personal de salud que tienen que usarla durante largos periodos de tiempo. Puede favorecer la aparición de comezón, mayor sudoración, presencia de acné en piel sensible y que se empañen las gafas.
Diversos estudios han evaluado la saturación de oxígeno para evaluar casos de hipoxia por su uso. Por ejemplo, en un estudio que se realizó en 2008 se evalúo la saturación de oxigeno de los cirujanos, los cuales usan mascarillas por un largo periodo de tiempo. Los resultados mostraron una disminución de la saturación de oxigeno en la primera hora. Sin embargo, el estudio concluye que no existe evidencia científica para saber si esta disminución fue debida al uso de la mascarilla o a otros factores como por ejemplo el estrés de la intervención quirúrgica.
En resumen, a fecha de hoy no existen datos contundentes que demuestren que el uso de mascarillas provoque hipoxia. La conclusión de muchos expertos, incluyendo a la organización mundial de la salud (OMS) y el centro de control de enfermedades infecciosas (CDC), es que el uso de la mascarilla puede salvar millones de vidas al disminuir el número de contagios.
Las mascarillas no filtran al virus
Falso. Las mascarillas han sido un aliado principal en la contención de esta epidemia. Son muchas personas las que afirman que no pueden filtrar el virus debido al tamaño del poro o que son un "bozal" que no sirve para nada.
Al toser, reír o hablar producimos aerosoles. Estos aerosoles se forman de partículas en forma de gotas de agua (1-100 micrómetros de diámetro), y o bien se evaporan liberando el agente contagioso o bien llegan al receptor. El virus, en forma de viriones de SARS-CoV-2, tiene 0,1 micrómetros.
En las mascarillas, cuanto más pequeños sean los poros, mejor será el mecanismo de filtración, pero más difícil será respirar a través de ellos. Las pruebas para la aprobación de mascarillas se llevan a cabo midiendo si partículas de 0,06 micrómetros pasan a través de una mascarilla cuando el flujo se fija en 85 litros por minuto, que es equivalente a una respiración rápida. Añadido a esto, las mascarillas tienen varias capas superpuestas, lo que fija la posibilidad de que pase una partícula o un virión, en menor del 0,1%.
Por ejemplo, las mascarillas FFP2 y FFP3 filtran el 94-99% de las partículas con un diámetro de 0,06 micrómetros, por lo tanto son más que suficientes para disminuir la probabilidad de que el virus pase.
Es solo una gripe
Falso. No, no es una gripe. Por un lado, hemos de decir que no tiene sentido comparar este virus con la gripe, en general. Es altamente inespecífico, dado que hay muchas cepas y serotipos de gripe, cada una con un comportamiento diferente. En cuanto a su letalidad, la del SARS-CoV-2 está en torno al 2 % y la de gripe no llega al 0,1 %. Además, se ha visto que los pacientes hospitalizados con covid-19 tienen un riesgo 5 veces más alto de morir que los de gripe.
Además, se ha demostrado que el SARS-CoV-2 tiene un tropismo por otros órganos además del pulmón: riñón, hígado, endotelio vascular y sistema nervioso. Por ello, se han reportado secuelas como consecuencia de la afectación de estos órganos. Por otro lado, el potencial de diseminación de este virus y su desconocimiento le hacen mucho más peligroso que una gripe.
La tecnología 5G provoca la covid-19
Falso. No hay ninguna prueba científica de que la tecnología 5G sea dañina para el ser humano. La longitud de onda a la que se propaga no interfiere con nuestro cuerpo, ni con nuestras células, ni con el ADN. De hecho, tiene más poder cancerígeno el café.
En resumen, aunque se están llevando a cabo diferentes estudios, en función de las evidencias científicas disponibles podemos estar tranquilos sobre esta nueva tecnología.
En la redacción de este artículo han participado: Jose M Jimenez Guardeño (Investigador en el Departamento de Enfermedades Infecciosas, King's College London), Alejandro Pascual Iglesias (Instituto de Investigación Sanitaria del Hospital Universitario La Paz), Ana María Ortega-Prieto (Postdoctoral research associate, King's College London), Javier Cantón (Profesor de Biotecnología de Coronavirus, Campus Internacional para la Seguridad y Defensa), José Angel Regla Nava (Virólogo. Investigando virus emergentes: SARS-CoV-1, SARS-CoV-2 (Coronavirus), ZIKA y Dengue, La Jolla Institute for Immunology), Jose Manuel Honrubia Belenguer (Investigador, Centro Nacional de Biotecnología).
Este artículo ha sido publicado originalmente en The Conversation.
¿Te ha resultado interesante esta noticia?









Comentarios
<% if(canWriteComments) { %> <% } %>Comentarios:
<% if(_.allKeys(comments).length > 0) { %> <% _.each(comments, function(comment) { %>-
<% if(comment.user.image) { %>
![<%= comment.user.username %>]() <% } else { %>
<%= comment.user.firstLetter %>
<% } %>
<% } else { %>
<%= comment.user.firstLetter %>
<% } %>
<%= comment.user.username %>
<%= comment.published %>
<%= comment.dateTime %>
<%= comment.text %>
Responder
<% if(_.allKeys(comment.children.models).length > 0) { %>
<% }); %>
<% } else { %>
- No hay comentarios para esta noticia.
<% } %>
Mostrar más comentarios<% _.each(comment.children.models, function(children) { %> <% children = children.toJSON() %>-
<% if(children.user.image) { %>
![<%= children.user.username %>]() <% } else { %>
<%= children.user.firstLetter %>
<% } %>
<% } else { %>
<%= children.user.firstLetter %>
<% } %>
<% if(children.parent.id != comment.id) { %>
en respuesta a <%= children.parent.username %>
<% } %>
<%= children.user.username %>
<%= children.published %>
<%= children.dateTime %>
<%= children.text %>
Responder
<% }); %>
<% } %> <% if(canWriteComments) { %> <% } %>